講演「当事者参加の呼吸ケア」を公開します
はじめに
第15回川崎呼吸ケア・リハビリテーション研究会にて、パネルディスカッションにてお話する機会がありました。主催の「いきいきクリニック・武知由佳子先生」の許可を得て、その内容を公開します。
東京都医学総合研究所の中山優季先生の薦めで、昨年11月に開催された第25回日本難病看護学会学術集会(第8回日本難病医療ネットワーク学会学術集会と合同開催)のシンポジウム3にてお話する機会をいただきました。その内容を、地元川崎でもお話する機会を得たという経緯になります。
私が取り組んでいるリハビリについて、講演や講義では紹介してきたものの、ブログにはなかなか書くことができませんでした。このブログは概論になるので、これを機会に私が取り組んできたことを紹介していきたいと思います。
なお、私の取り組みは呼吸機能の維持に一定の成果を出しているように見えますが、それがすべての方に当てはまる保証はありませんし、医学的には一般化された知見にはなっていません。ALSは今は治らない病気であり、私もすでに胃ろうを作り誤嚥防止・気管切開手術もしていますが、様々な医療者と出会ったことで、進行を遅らせるためにリハビリに活路を見出すことにしました。
私がわらにもすがる思いで取り組んできたものを、同病の患者・家族・支援者の試行錯誤のヒントになればと公開するものです。よくあるフレーズですが、「ご利用は自己責任でお願いします」。試行錯誤に挑戦する当事者・支援者が増えて、いずれ医学的に認められた知見につながるといいなと思っています。
私が取り組んできたこと
次のスライドに示すように、大きく4つあります。
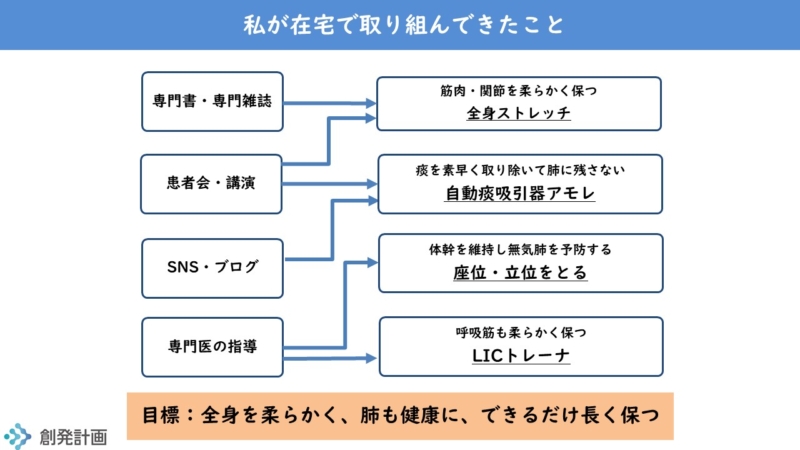
それぞれの概要は、次の動画を見てください(14分)。
それぞれの取組について、今後詳しく紹介していきますね。
呼吸機能の変化
動画でも紹介していますが、言い足りない部分もあるので、それも含めて取り組みの結果としての呼吸機能の変化を説明します。
肺活量の変化について
いわゆる肺活量は、自力で吸い込める空気の量です。ALSは運動神経が失われていくのて、それで呼吸筋が動かなくなると考えがちです。しかし、自律神経が呼吸をコントロールすることもあることを忘れてはいけません。また、痰を吐き出すにはある程度の肺活量が必要です。運動神経が失われていっても咳は反射でも出ますから、呼吸筋が柔らかければ、低下した肺活量以上に空気が入り咳ができます(体験済み)。
なので、呼吸筋をできるだけ柔らかく保ちたいのです。
LICトレーナを使った強制吸気量は、呼吸筋の柔軟性を測る重要な指標になります。ただ、測定には流量計という機器が必要ですが、少々値段が高いので訪問クリニックでは所有していない可能性があります。専門病院の受診時に相談してみてください。
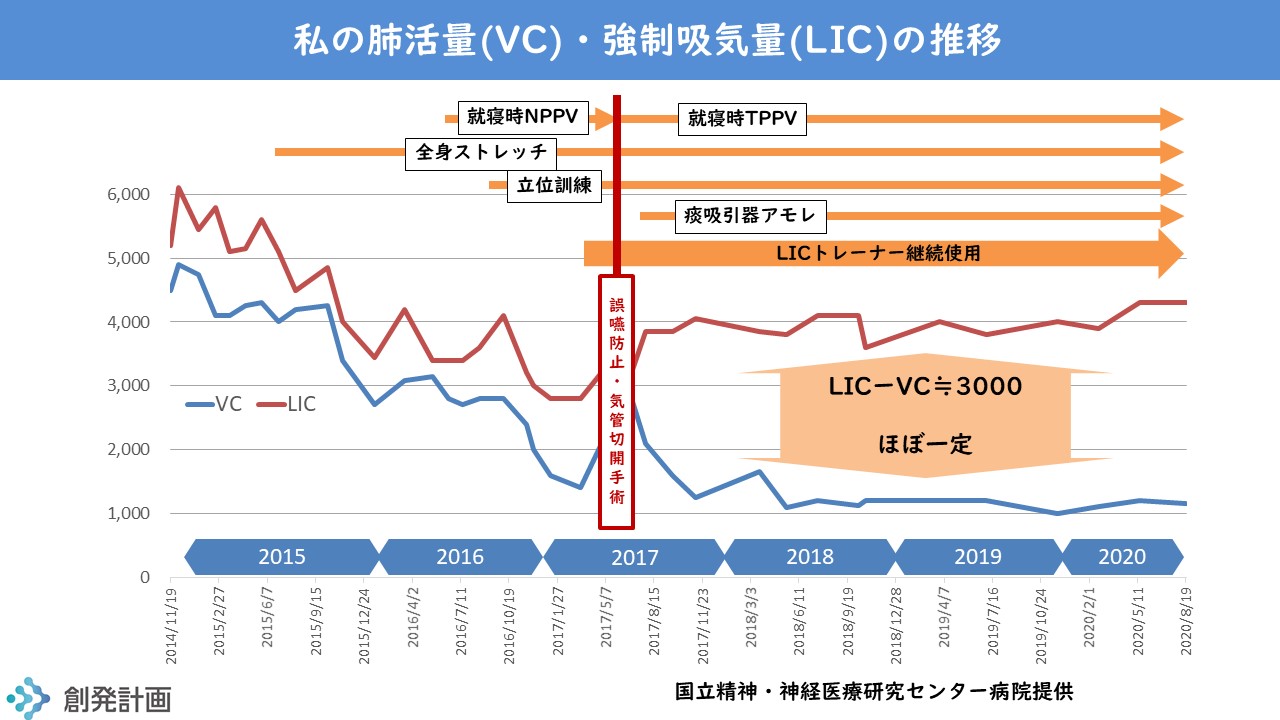
下記のグラフに示したように、気管切開手術をする前までは、肺活量も強制吸気量も確実に低下しているのがわかります。
この気管切開手術の一年ほど前からは、就寝時にはバイパップ(マスクでの人工呼吸器利用)をしていましたが、なかなか顔にあうマスクが見つからず、あまり真面目に取り組んではいませんでした。手術の直前に改善しているのは、顔に合うマスクが見つかり、またLICトレーナを在宅でも使い始めたからだと考えています。
気管切開手術のあとは、肺活量は低下しているものの、強制吸気量は改善しているのがわかります。これは、LICトレーナを利用する際に、マスクより気管カニューレ経由のほうが息だめがうまくできるので、より呼吸筋を伸ばせたためだと考えています。
手術後に本格的にLICトレーナを使い始めたわけですが、当初はマノメータが30(cmH2O)になるまで(私の場合は、吸気量3000cc前後)空気を入れるのが精一杯でした。継続するうちに30では物足りなくなり、35→40と引き上げていきました。40のときは4000ccを超える吸気量になりました。これは呼吸筋の柔軟性が改善した証と言って良いでしょう。
※cmH2Oという単位については、調べてください。
血中酸素濃度SPO2の変化
2016年に胃ろうを作ってから少したつと、血中酸素濃度が低下し始めました。通常は97-99%示すところが、93%程度をウロウロするようになりました。90%を切ると日常生活に支障が出るそうです。
しかし、2016年の暮から95%前後に改善しています。先に書いたように、夜間のバイパップを継続できるようになった頃です。
気管切開手術後は、上下はあるものの95%程度を維持しています。2年が経つと97%に戻っています。維持できればラッキーと考えて、こうなることはまったく期待していなかったのですが、改善を信じて継続したことがもたらした成果と言えます。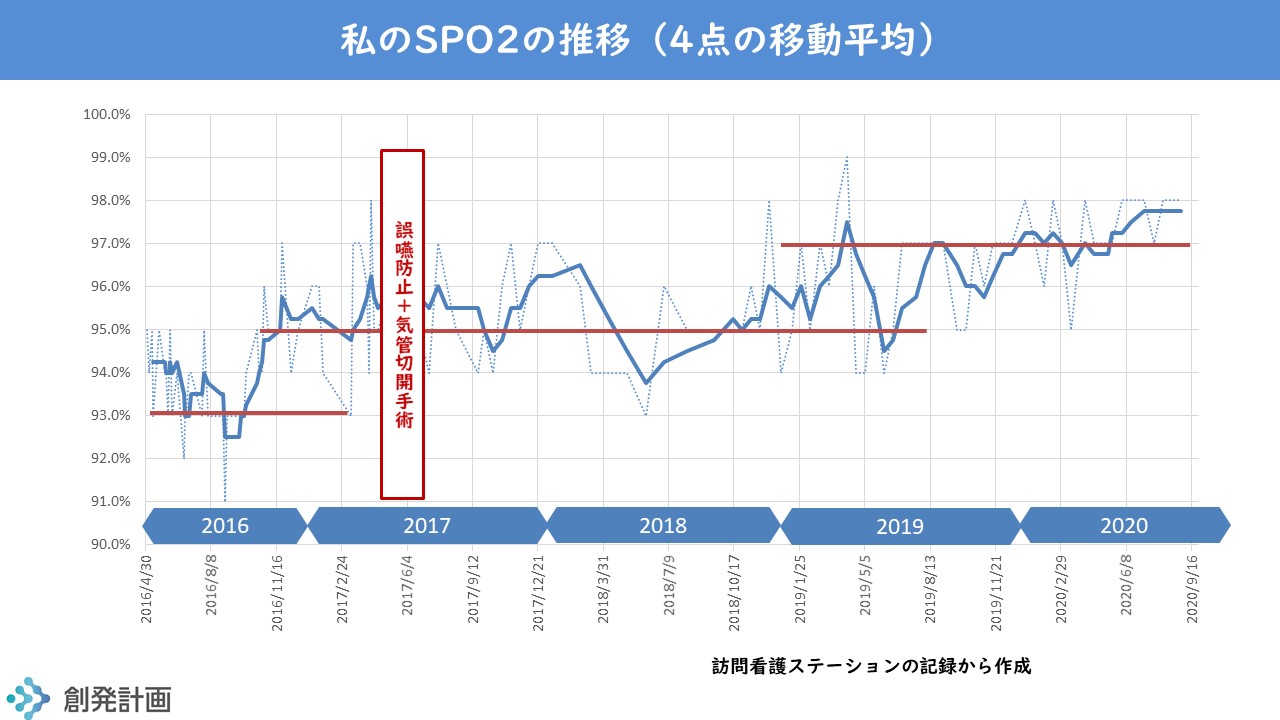
肺をきれいに保つ
呼吸機能の維持について教わるうちに、「無気肺」というものを知りました。肺に空気が十分に入らないと、肺胞が潰れたままでガス交換が機能しなくなるとのことです。たとえば仰向けに寝てばかりだと背中側に空気が入らず、そこの肺胞が機能を失うのです。
この話を知ってから、できるだけ体位を変えて肺に潰れたところを作らないようにしようと努力してきました。立位を取るのはその一つです。また、LICトレーナは肺の奥まで空気が入るので無気肺の予防になります。
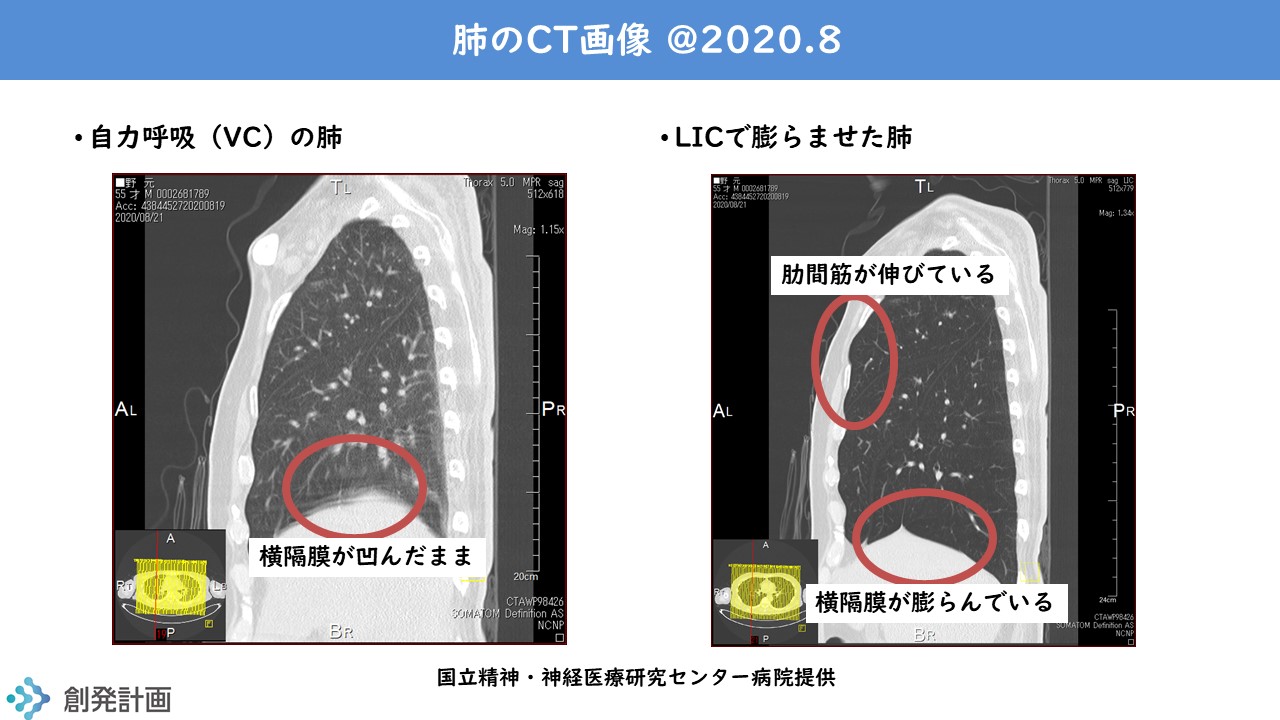
下記の写真は、昨年8月に撮影した肺のCT写真です。無気肺や痰が残っていると白く映るそうです。今も綺麗なままに保っていることがわかります。
注目してほしいのは、最大吸気量で目一杯膨らんでいる肺が肋間筋を押し広げている点です。ストレッチは、最後のひと伸ばしが辛いけれども大切です。その最後のひと伸ばしができているのがわかります。
人工呼吸器とカフアシストについて
講演の中では、呼吸器とカフアシストには触れていないので、補足として、私がどのように使っているかに触れておきます。
人工呼吸器
まず呼吸器ですが、呼吸筋を休ませるために、午前中の看護やリハビリの間と夜間の就寝時に使います。あと昼寝が必要なときもつけていますね。
呼吸器は呼吸筋のストレッチに使えないかと、深呼吸でどこまで入るか試してみました。

978cc入っていることがわかります。ほぼ肺活量といっしょです。つまり、呼吸筋を休ませることはできても、呼吸筋のストレッチはできないことになります。
カフアシスト
次にカフアシストです。もともとは誤嚥防止・気管切開手術の前に、食事をすると誤嚥がひどくなり、気管や肺に入った食べかすを排出するために使い始めました。
手術後は誤嚥の心配がなくなったのと、LICトレーナの副作用として十分排痰できたので、すぐに使わなくなりました。しかし、昨年のGWに一週間ほど呼吸ケアをサボったところ、肺に痰が僅かに残るようになり、カフアシストも利用することにしました。いまは、LICトレーナとカフアシストを両方やっています。
ちなみに、出てきた痰はすぐにアモレが吸い取ってくれるので、吸引の必要はありません。
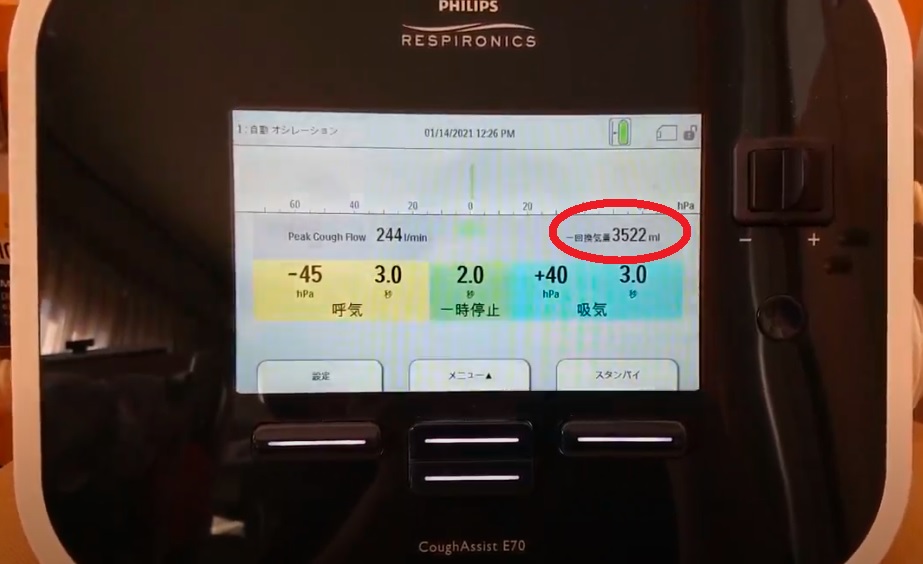
さて、カフアシストでも呼吸筋をストレッチできるのか、という疑問がわきます。下記写真は、カフアシストで送気しているところです。換気量が3522ccになっています。結構はいっていますので、一定のストレッチ効果があると言えます。
ただ、LICトレーナを使っての強制吸気量が4000ccを越えることを考えると、最後のひと伸ばしが足りないと考えられます。
おわりに
ALSの生命予後は、呼吸ケアにかかっています。呼吸が安定して体調が安定すれば、日常を充実させたいと思えるし、その先に社会参加も見えてきます。
これならやれるかも、と思えるものがあれば、ぜひ取り組んでみてください。
なお、在宅でこうした取り組みを続けるためには、訪問医療者の協力が不可欠です。前例や経験がないから、と断られることもあるかもしれません。私の訪問スタッフも葛藤を経て、今に至っています。その辺の経緯がこちらに論文「在宅におけるALS患者の呼吸ケア」として掲載されているので、患者と医療者との関係に悩んでいる方は、一度目を通していただくとヒントになるかもしれません。